糖尿病性视网膜病变(简称糖网病),作为糖尿病最常见且严重的眼部并发症之一,当糖尿病遇上眼睛,这扇“窗户”就可能蒙上阴影。正悄然威胁着无数患者的视力健康。今天,保山市二院眼科带大家深入了解这种疾病,早认识、早预防、早治疗,守护清晰“视”界。
患者线某,糖尿病史16年,近2月来双眼无明显诱因却出现视物不清。门诊以“左眼2型糖尿病性牵拉性视网膜脱离、双眼玻璃体腔积血、右眼2型糖尿病性视网膜增厚性视网膜病”收住眼科。专科检查结果右眼视力0.02,左眼视力为手动视力;眼底B超、0CT、眼前段照相、眼底照相提示:双眼玻璃体积血,视网膜出血,左眼牵拉性视网膜脱落。入院后完善相关检查后患者在“左眼玻璃体切除+黄斑前膜术+眼内电凝止血术+全视网膜激光光凝术+气液交换+PHAC0+IOL术”后效果甚佳,患者十分满意。
糖尿病是如何“盯上”眼睛的?
糖尿病患者长期处于高血糖状态,就像身体里流淌着“甜腻的糖水”,这会对全身的血管造成损害,而眼睛里那些微小而脆弱的血管首当其冲。随着时间推移,视网膜上的血管会出现渗漏、堵塞,甚至长出异常的新生血管。
初期,视网膜血管壁变得脆弱,一些微小的血管壁向外膨出形成微血管瘤,开始出现少量渗血;病情发展,血管堵塞会导致局部视网膜缺血缺氧;到了晚期,为了获取氧气,视网膜会生长出脆弱易破裂的新生血管,引发大量出血,甚至牵拉视网膜造成脱离,严重时可能导致失明。
这些症状,可能是危险信号
很多人以为糖尿病只会影响血糖,等到视力下降才重视,往往为时过晚。其实,糖网病在发展过程中,会释放一些“危险信号”:
★视力模糊:看东西像隔着毛玻璃,清晰度下降,这可能是视网膜出现水肿或渗出导致的。
★视野缺损:眼前仿佛有黑影遮挡,看东西不完整,可能是视网膜出血或脱离影响了视觉范围。
★视物变形:直线看起来变弯曲,物体形状扭曲,这提示黄斑区可能受到累及,而黄斑是决定我们精细视力的关键部位。
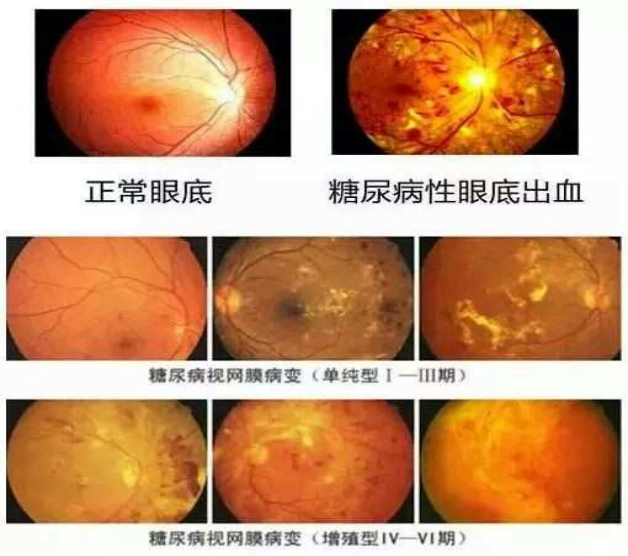
需警惕早期糖网病,可能没有任何明显症状,所以不能仅凭感觉判断眼部状况 。
定期检查,是守护视力的“盾牌”
由于早期症状隐匿,定期进行眼部检查是发现糖网病的关键。糖尿病患者应做到:确诊时就应进行首次眼底检查,之后根据病情,每年或每半年检查一次。
检查项目主要包括:
★散瞳眼底检查:通过滴散瞳眼药水,放大瞳孔,医生能更全面观察视网膜情况。
★眼底照相:拍摄眼底照片,记录视网膜病变细节,方便对比不同时期的变化。
★光学相干断层扫描(OCT):能清晰显示视网膜各层结构,发现微小病变,尤其对黄斑病变诊断意义重大。
多管齐下,科学治疗
一旦确诊糖网病,别慌张,目前有多种有效的治疗手段:
★药物治疗:对于早期病变,可通过眼内注射抗血管内皮生长因子(抗VEGF)药物,抑制新生血管生长,减轻视网膜水肿;也可使用改善视网膜微循环的药物辅助治疗。
★激光治疗:利用激光的光热效应,封闭渗漏的血管和缺血区域,减少视网膜水肿和新生血管形成,是治疗非增殖期糖网病和预防病情进展的重要方法。
★手术治疗:当病情发展到晚期,出现大量玻璃体积血、视网膜脱离等情况时,需进行玻璃体切割手术,清除积血,修复脱离的视网膜,尽量挽救视力。
从源头预防,远离“视”界危机
比起治疗,预防糖网病的发生和发展更为重要,糖尿病患者可以从以下方面入手:
★严格控制血糖:遵循医嘱规律用药、科学饮食、适量运动,将血糖稳定在合理范围,这是预防糖网病的基础。
★管理血压血脂:高血压、高血脂会加速视网膜血管病变,定期监测血压、血脂,必要时进行药物干预。
★健康生活方式:戒烟限酒,避免熬夜,保持规律作息;合理饮食,减少高糖、高脂、高盐食物摄入;每周坚持进行有氧运动,如快走、游泳等。

糖尿病性视网膜病变虽然可怕,但只要我们提高警惕,做好定期检查,积极控制病情,就能有效降低失明风险。希望每一位糖尿病患者都能重视眼部健康,别让“甜蜜”的负担,偷走清晰的“视”界。如果对糖网病还有任何疑问,欢迎随时到我院眼科进行咨询。

供稿|眼科
扫一扫在手机打开当前页



