当67岁的王大爷因颈椎术后硬膜外血肿陷入“急性不完全性截瘫(T11 C级)”,双下肢肌力近乎归零,连自主翻身都成奢望时,“后半辈子卧床”的阴霾曾笼罩着整个家庭。而我院疼痛科、神经外科、康复医学科与护理团队的紧密联动,以“精准诊疗守底线、科学康复谋回归”的思路,用2个月时间,为他铺就了一条从“瘫痪困境”到“功能重建”的康复之路。
回溯诊疗全程,每一步决策都紧扣“患者需求”与“医学规范”。2025年4月,王大爷因“左侧肩背酸痛伴左手掌指麻木”入院,疼痛科结合颈椎MRI(C3-7椎间盘突出、C4-5脊髓受压变性)与慢性心衰病史,避开高风险治疗方案,精准实施“椎间盘化学溶解术+微创消融术”,既缓解了患者症状,又兼顾了基础病安全。可术后2天突发的“椎管内硬膜外血肿”,让病情急转直下——脊髓受压若超过8小时,极可能导致永久性神经损伤,神经外科随即启动急诊预案,以“椎管切开减压术+硬脊膜外病损切除术”快速清除血肿,术后联用甲泼尼龙琥珀酸钠冲击治疗,死死守住“脊髓功能保护”的关键窗口期。
若说急诊手术是“救命”,那后续康复便是“救生活”。术后1月,王大爷虽脱离生命危险,却遗留诸多功能障碍:T11以下感觉减弱,双下肢关键肌肌力0-2级,直腿坐位平衡1级,改良Barthel指数仅5分(满分100分),还合并神经源性膀胱、直肠、肺部感染及骶尾部皮肤破损。此时,康复医学科牵头组建MDT专项小组,没有盲目推进训练,而是先以《中国脊髓损伤康复临床指南(2022年版)》为纲,结合2023年《Spinal Cord》关于“急性脊髓损伤早期康复时机”的研究成果,在患者血流动力学稳定后(术后72小时)启动低强度康复,既避免了过早训练加重损伤,也防止了延迟干预导致肌肉萎缩。
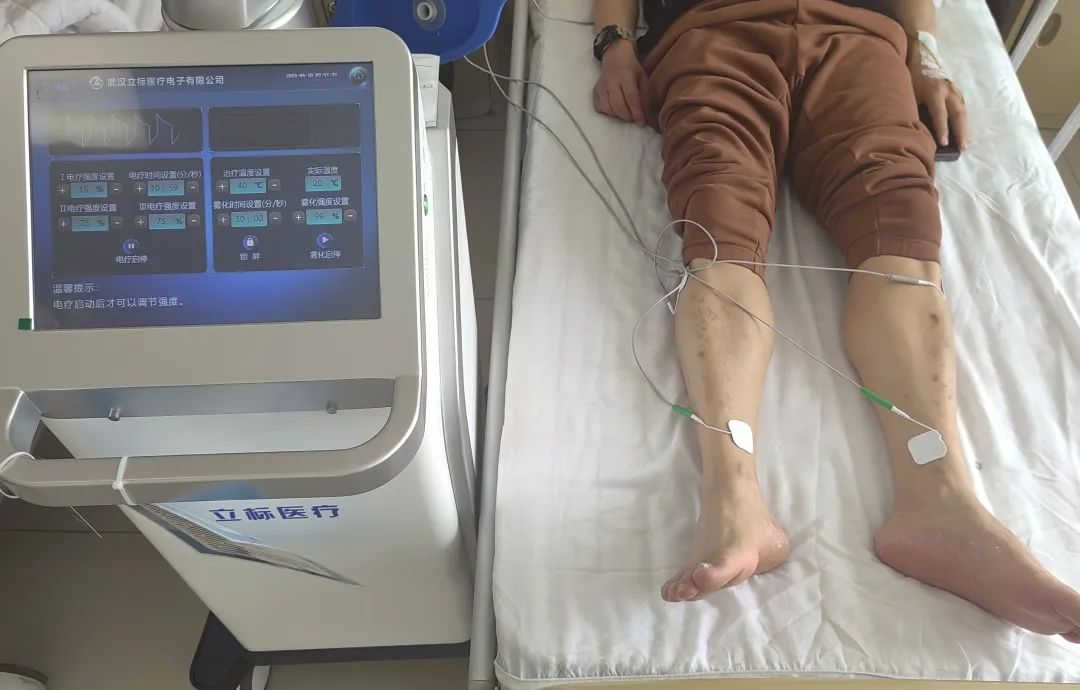
康复过程中,团队始终秉持“个体化”与“系统性”并重的原则。针对“肌力缺失”,采取“上肢练支撑、下肢练唤醒”策略:上肢通过3kg哑铃卧推、10磅弹力带抗阻训练,夯实4级肌力基础,为转移功能打牢“支撑点”;下肢借助电子生物反馈、低频脉冲电治疗激活神经肌肉通路,搭配主动辅助仰卧蹬腿、臀桥等训练,从“肌纤维颤动”到“可见收缩”,逐步唤醒下肢活力。针对“平衡与转移障碍”,遵循“从静态到动态、从辅助到半自主”的进阶逻辑:先通过直腿坐位抛接球、体位移动训练,将平衡能力从1级提升至5级,帮患者克服“运动恐惧”;再拆解卧-坐、床-轮椅、坐-站等转移动作,手把手教患者掌握“上肢发力、核心稳定”的技巧,最终实现“指导下转移、辅助下坐站”。
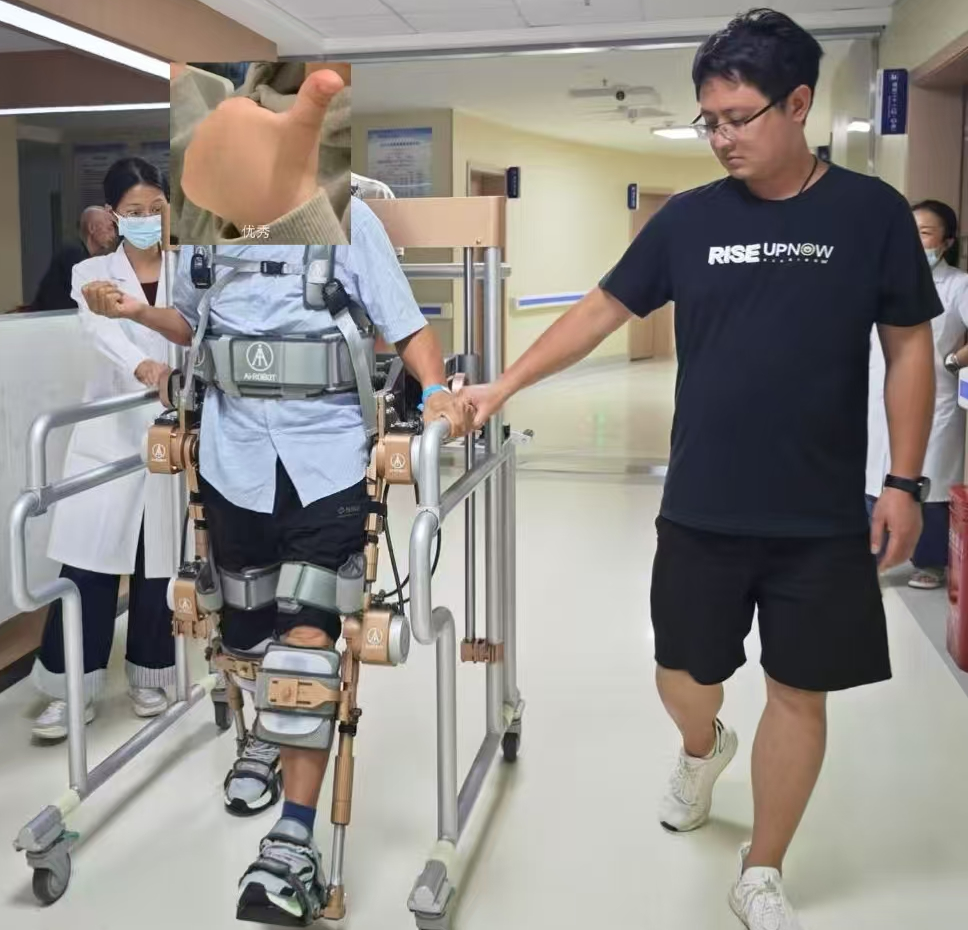
同时,团队从未忽视“并发症管理”与“长期生活能力培养”。护理团队以“预防为先、细节为要”,每2小时翻身拍背控制压疮进展(骶尾部3×5cm破损最终结痂愈合),教会患者独立完成清洁间歇性导尿(导尿管留置时间控制在14天内,符合指南规范),同步监测慢性心衰病情,避免康复与基础病治疗“脱节”;营养神经、规范抗凝等药物治疗,与物理治疗、康复训练形成“协同效应”,既修复神经损伤,又预防深静脉血栓等风险。

2个月后,王大爷的康复成果远超预期:双下肢肌力显著提升(屈髋肌、伸膝肌达1级,踝背屈肌、踇长伸肌达2级),直腿坐位平衡达5级,可独立坐稳轮椅,在指导下完成卧-坐、床-轮椅转移,改良Barthel指数升至25分,生活依赖程度从“重度”降至“中度”,各项并发症均得到有效控制。这份成果,不仅是患者坚持的回报,更是我院多学科团队“以患者为中心”的生动实践——疼痛科“精准微创”解急症,神经外科“急诊减压”护神经,康复医学科“科学训练”建功能,护理团队“细致照护”防风险,各专业不再是“单打独斗”,而是形成“术前评估-术中救治-术后康复-长期随访”的闭环管理,让诊疗更具连贯性、安全性与有效性。
在颈椎术后联合损伤、脊髓损伤等复杂伤病的救治中,“救得活”只是第一步,“活得好”才是最终目标。未来,我院将继续深化多学科协作机制,以临床指南为依托、以科研成果为支撑、以患者需求为导向,不断优化诊疗与康复路径,既守护患者的生命安全,更助力患者重建生活尊严,为更多复杂伤病患者点亮“回归家庭、回归生活”的希望。

供稿|医务部
扫一扫在手机打开当前页



